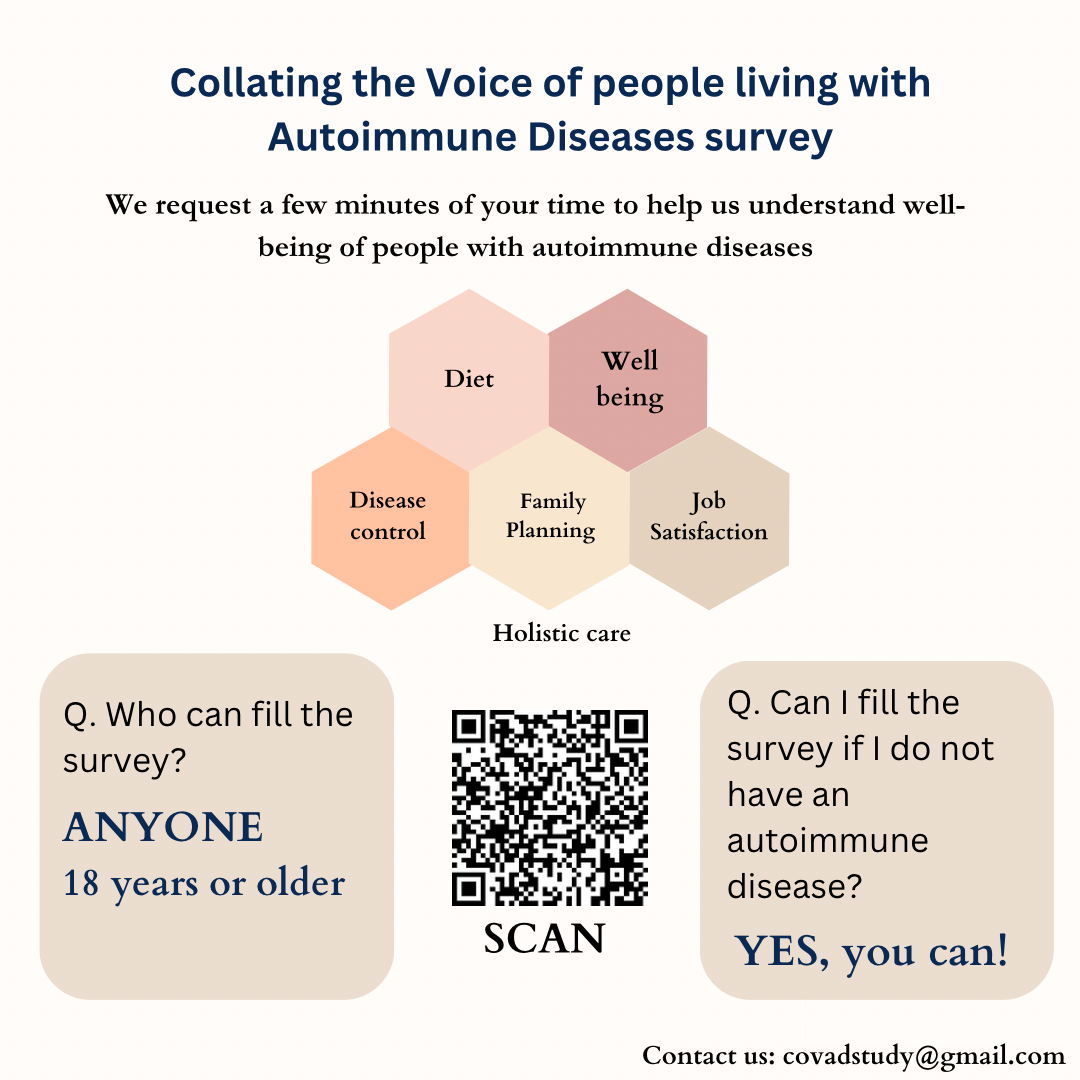
A pesquisa Collating the Voice of People Living with Autoimmune Diseases (CoVAD-3) é lançada com o objetivo de dar voz para as pessoas que vivem com alguma doença autoimune de pele. Para participar você precisa ter mais de 18 anos, e pode ou não ser um paciente portador de alguma doença autoimune de pele.
A CoVAD-3 é uma iniciativa que tem como objetivo ajudar a divulgar pilares essenciais da vida dos pacientes, como por exemplo: dieta, bem-estar, controle da doença, planejamento familiar e satisfação no trabalho.
Com as informações, a pesquisa deverá gerar maior conscientização e entendimento por parte da população sobre a realidade de pacientes com doenças autoimunes de pele. Pessoas do mundo todo podem deixar a sua contribuição e a Psoríase Brasil está apoiando a causa e a solicitação de seu membro do Comitê Científico, Dr. Dimitri Luz, em compartilhar a pesquisa.
Os colaboradores responsáveis pela divulgação da pesquisa têm o objetivo de divulgar o infográfico com as informações básicas em diversos locais, como por exemplo, em clínicas de saúde, além de garantir o apoio de amigos e familiares dos pacientes. Vale ressaltar que todos os colaboradores da Collating the Voice of People Living with Autoimmune Diseases (CoVAD-3) devem ter no mínimo 100 respostas de pacientes ou de pessoas interessadas na pesquisa.
Para deixar a sua contribuição, você pode acessar o link da pesquisa que está disponível em inglês: https://www.surveymonkey.com/r/TV6JF75 ou escanear o QR Code presente no infográfico.
Crédito da foto: Divulgação/Covad Study